
Varicela y herpes zóster
Fecha de actualización: 12/04/2023
(V.4.1/2023)
La varicela es una enfermedad altamente contagiosa, provocada por el virus varicela-zóster (VVZ). Es uno de los ocho herpesvirus causantes de infección humana conocidos y está distribuido por todo el mundo.
La infección por VVZ causa dos formas clínicas distintas de enfermedad: varicela y herpes zóster (HZ). La varicela es la manifestación de la infección primaria, que se produce típicamente en niños. La reactivación endógena del VVZ latente suele dar lugar a una infección cutánea localizada conocida como HZ o culebrilla.
La varicela se presenta típicamente en niños y suele ser una enfermedad leve en comparación con las presentaciones más graves en pacientes con factores de riesgo. Las tasas de infección, hospitalizaciones y mortalidad han disminuido desde la introducción de la vacuna frente a la varicela; se recomienda la inmunización en todos los niños con una primera dosis entre los 12 y 15 meses de edad y una segunda dosis entre los 3 y 4 años. En los susceptibles mayores de estas edades se recomienda administrar dos dosis de vacuna monovalente con un intervalo mínimo de un mes entre ellas, o completar la pauta vacunal en los que no la tuviesen completa. La varicela en personas previamente vacunadas es infrecuente y puede presentarse como una erupción predominantemente maculopapular con menos de 50 lesiones, aunque los casos graves pueden presentar una erupción extensa, complicaciones neurológicas, hematológicas, oculares y renales, así como neumonía y otras infecciones secundarias.
Tras la primoinfección, el virus permanece latente en los ganglios de las raíces posteriores, de los nervios craneales y en los ganglios autónomos. La infección latente se mantiene bajo control en gran parte gracias a la inmunidad de las células T específica del VVZ; sin embargo, con la edad, el tiempo transcurrido desde la infección primaria o la inmunosupresión, la inmunidad de las células T específica del VVZ disminuye y puede provocar la reactivación viral. La edad avanzada es el principal factor de riesgo de HZ, pero las enfermedades o terapias inmunosupresoras (incluida la infección por VIH) también lo aumentan.
El herpes zóster es uno de los síndromes clínicos asociados a la reactivación del VVZ latente. Suele aparecer años después de la primoinfección.
En niños sanos de 12 años o menores, en general, no está indicado el tratamiento con antivirales en la varicela ni en el HZ.
Las mujeres embarazadas que contraen la varicela corren el riesgo de sufrir complicaciones graves, principalmente neumonía, y en algunos casos pueden morir como consecuencia de la varicela. Algunos estudios han sugerido que tanto la frecuencia como la gravedad de la neumonía por VVZ son mayores cuando la varicela se adquiere durante el tercer trimestre, aunque otros estudios no han respaldado esta observación.
Si una mujer embarazada contrae la varicela en las primeras 20 semanas de gestación, el recién nacido puede presentar un síndrome de varicela congénita (riesgo 0,4 a 2,0%), que puede manifestarse con bajo peso al nacer, cicatrices en la piel, hipoplasia de miembros, microcefalia y cataratas.
Después de las 20 semanas, el riesgo de afectación fetal es sustancialmente menor. La infección durante el 2o o 3er trimestre de la gestación puede ser causa de herpes zóster en el lactante.
Si una mujer presenta erupción por varicela entre 5 días antes y 2 días después del parto, el recién nacido correrá el riesgo de padecer varicela neonatal. Si la madre desarrolla la varicela antes de los 5 días previos al parto, el riesgo para el neonato es menor, dado que tendrá transferencia de anticuerpos maternos. Históricamente, la tasa de mortalidad por varicela neonatal se situaba en torno al 30%, pero la disponibilidad de inmunoglobulina VVZ, antivirales y los cuidados intensivos de apoyo han reducido la mortalidad a un 7%.
La vacuna está contraindicada para las mujeres embarazadas
En el primer año de vida la varicela es poco frecuente y de curso leve, aunque son más frecuentes los ingresos hospitalarios y el tratamiento con antivirales, especialmente en menores de 7 meses. Es recomendable la vacunación posterior contra la varicela, sobre todo si se produce en los primeros 6 meses de vida.
|
Microorganismo causal |
|
Virus de la varicela-zóster (Herpesvirus hominis tipo 3). Virus ADN de la familia Herpesviridae, subfamilia alfaherpesviridae, a la que también pertenecen los Herpesvirus tipo 1 y 2. |
|
Características clínicas de la Varicela en la infancia |
|
|
Periodo de incubación |
|
|
Transmisión |
|
|
Clínica |
|
|
Complicaciones más frecuentes |
|
|
Complicaciones más graves |
|
|
Factores de riesgo para desarrollar un cuadro grave |
|
|
Varicela en el feto y recién nacido |
||
|
Afectación fetal |
Primeras 20 semanas |
El recién nacido puede presentar un síndrome de varicela congénita (riesgo 0,4 a 2,0%), que puede manifestarse con bajo peso al nacer, cicatrices en la piel, hipoplasia de miembros, microcefalia y cataratas. |
|
Segundo-tercer trimestre |
Después de las 20 semanas, el riesgo de afectación fetal es sustancialmente menor. La infección durante el 2o o 3er trimestre de la gestación puede ser causa de herpes zóster en el lactante |
|
|
Afectación neonatal |
Erupción por varicela en la madre antes de los 5 días previos al parto |
Menor riesgo por transferencia de anticuerpos maternos. |
|
Erupción por varicela en la madre entre 5 días previos y 2 días después del parto |
Riesgo de padecer varicela neonatal. |
|
|
Características clínicas del Herpes Zóster en la infancia |
|
|
Etiología |
|
|
Clínica |
|
|
Síndromes específicos |
|
|
Transmisión |
|
|
Estudios complementarios (no indicados rutinariamente) |
||
|
Hemograma, reactantes de fase aguda, hemocultivo. |
|
|
|
Pruebas de confirmación disponibles |
La reacción en cadena de la polimerasa (PCR) en tiempo real |
|
|
Inmunofluorescencia directa |
|
|
|
Cultivo viral |
|
|
|
Serología (IgG) |
|
|
|
Serología (IgM) |
|
|
|
Indicaciones de derivación desde Atención Primaria |
|
|
Indicaciones de ingreso hospitalario |
|
|
Algoritmo de manejo de la varicela |
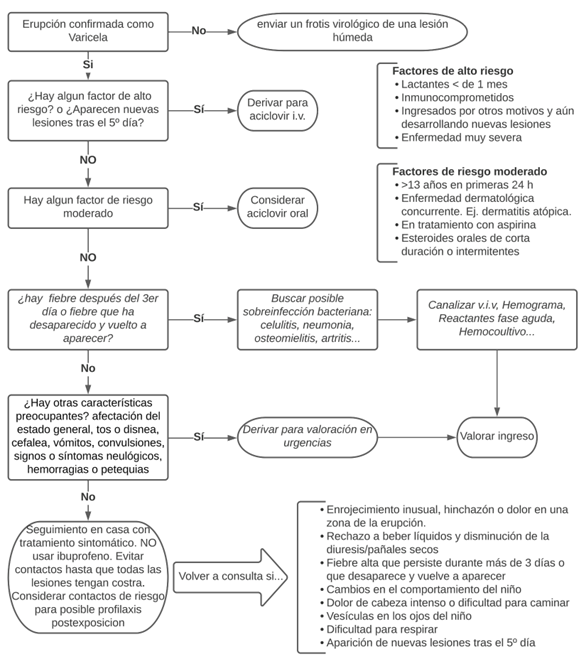 |
|
Tratamiento antimicrobiano empírico |
|
|
Situación |
Tratamiento de elección |
|
Varicela y herpes zóster en niños y adolescentes sanos inmunizados |
No está indicado1 |
|
Varicela en grupos con riesgo moderado de desarrollar complicaciones graves2 |
Aciclovir (vía oral), : 20 mg/kg/dosis (máximo 800 mg/dosis), 4 veces al día, durante 5 días3 |
|
Varicela en inmunodeprimidos4 Recién nacidos Pacientes con complicaciones graves Herpes zóster en inmunodeprimidos |
Aciclovir, IV5:
|
|
Varicela/Herpes zoster con complicaciones bacterianas sistémicas |
Antibióticos empíricos en función del cuadro clínico (ver recomendaciones actualizadas en www.guia_abe.es) |
|
Medidas de aislamiento: precauciones frente a la transmisión aérea y por contacto |
||
|
Situación |
Duración |
Otras medidas |
|
Guardería y escuela |
Los niños con varicela no complicada y con zoster cuyas lesiones no puedan cubrirse, pueden volver cuando la erupción haya formado costra o, en personas inmunizadas sin costras, hasta que no aparezcan nuevas lesiones en un periodo de 24 horas. |
Se debe notificar a los padres, y en particular de niños inmunodeprimidos, que hay varicela en el aula, y asesorarles sobre el periodo de incubación del VVZ, así como sobre los signos y síntomas. Se debe valorar si está justificada la profilaxis posexposición en algún caso |
|
Varicela en inmunocompetentes |
Durante un mínimo de 5 días tras la erupción y hasta que todas las lesiones estén en fase de costra |
|
|
Varicela atenuada en niños vacunados |
Hasta que no aparezcan nuevas lesiones durante un periodo de 24 horas |
|
|
Pacientes expuestos sin evidencia de inmunidad |
De 8 a 21 días después de la exposición al caso índice (hasta 28 días si han recibido IGVZ o IGIV) |
Valorar profilaxis posexposición |
|
Varicela o zóster (localizado o diseminado) en inmunodeprimidos |
Precauciones aéreas y de contacto hasta que las lesiones estén secas y con costra. Si varicela en inmunodeprimidos, prolongar el aislamiento 1 semana o más como mínimo |
Precauciones aéreas y de contacto hasta descartar infección diseminada. Cubrir completamente las lesiones localizadas y seguir las precauciones habituales hasta que las lesiones estén secas y con costra. |
|
Zóster localizado en inmunocompetentes |
Precauciones aéreas y de contacto hasta que las lesiones estén secas y con costra |
Cubrir completamente las lesiones y seguir las precauciones habituales hasta que las lesiones estén secas y con costra. |
|
Neumonía varicelosa |
Hasta la curación de la enfermedad |
Extremar precauciones aéreas. |
|
Recién nacidos |
Los lactantes con embriopatía varicelosa no requieren aislamiento si no tienen lesiones cutáneas activas. |
|
|
Los recién nacidos de madres con zoster localizado pueden estar en contacto con la madre siempre que puedan cubrirse las lesiones. |
Se debe aconsejar a la madre que practique una buena higiene de manos antes de coger a su hijo. |
|
|
Para los recién nacidos de madres con varicela o zoster diseminado o de madres con zoster localizado en las que no se pueden cubrir las lesiones, se recomiendan precauciones aéreas y de contacto hasta los 21 días de edad o hasta los 28 días de edad si se administró IGVZ o IGIV. |
No se ha demostrado que el VVZ de tipo salvaje ni el virus de la cepa vacunal Oka se transmitan por la leche humana; la leche extraída o bombeada de una madre con varicela o zoster puede administrarse al lactante, siempre que no se observen lesiones en el pecho. |
|
|
Si el neonato nace con varicela, la madre y el recién nacido deben ser aislados juntos y dados de alta cuando estén clínicamente estables. |
|
|
|
Otras medidas terapéuticas |
|
|
Profilaxis posexposición |
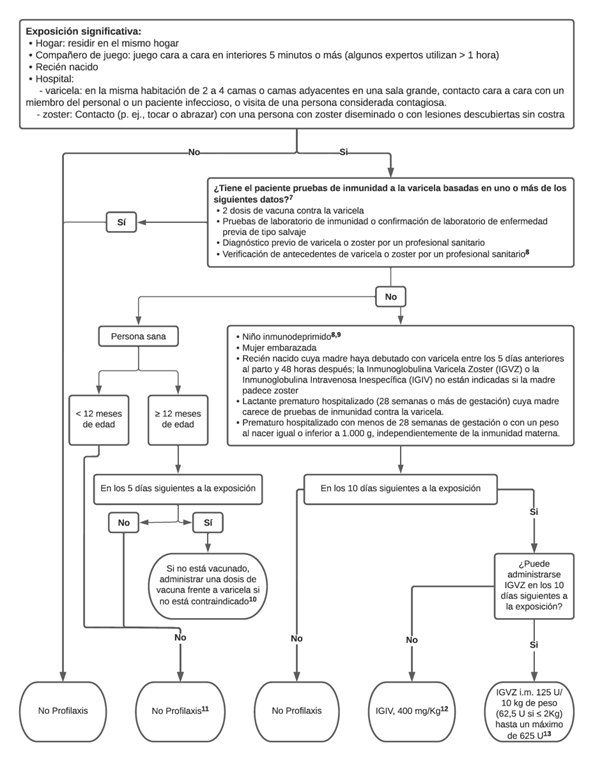
|
| Referencias bibliográficas |
|
Abreviaturas: IGVZ: Inmunoglobulina específica Varicela-Zoster. IGIV: inmunoglobulina inespecífica intravenosa.
1En individuos sanos, el aciclovir acorta el curso clínico de la varicela cuando se administra en las primeras 24 horas, pero no se recomienda su uso en niños porque el beneficio es marginal y no justifica el coste.
2Grupos de riesgo moderados: a) trastornos cutáneos o pulmonares crónicos; b) ingesta crónica de salicilatos; c) niños en tratamiento con ciclos cortos de corticoides orales o en tratamiento con corticoides inhalados; y d) algunos expertos también consideran la administración de aciclovir en los casos secundarios dentro de la familia. El tabaquismo ha sido descrito como factor de riesgo para el desarrollo de neumonías en adultos.
3El tratamiento debe iniciarse en las primeras 72 horas, siendo más eficaz cuanto más precoz sea su administración
4Incluidos los pacientes que hayan recibido corticoides sistémicos en los últimos tres meses, en dosis equivalente a 2 mg/kg/día de prednisona durante al menos una semana o 1 mg/kg/día durante un mes.
5El aciclovir IV debe administrarse en infusión lenta durante una hora, para evitar el riesgo de cristaluria y daño tubular renal.
6Para evitar la dosis excesiva en pacientes obesos, la dosis parenteral de aciclovir debe calcularse atendiendo al peso corporal ideal.
7Las personas que reciben trasplantes de células madre hematopoyéticas deben ser consideradas no inmunes independientemente de la historia previa de enfermedad varicelosa o vacunación contra la varicela en ellos mismos o en sus donantes.
8Para verificar un antecedente de varicela en un niño inmunodeprimido, los profesionales sanitarios deben indagar sobre una relación epidemiológica con otro caso típico de varicela o con un caso confirmado por laboratorio, o pruebas de confirmación por laboratorio. No debe considerarse que los niños inmunodeprimidos que no tengan ni relación epidemiológica ni confirmación de laboratorio de varicela tengan antecedentes válidos de la enfermedad.
9Los niños inmunocomprometidos incluyen aquellos con inmunodeficiencia congénita o adquirida de linfocitos T, incluyendo leucemia, linfoma y otras neoplasias malignas que afecten a la médula ósea o al sistema linfático; niños que reciben tratamiento inmunosupresor, incluidos ≥2 mg/kg/día de prednisona sistémica (o su equivalente) durante ≥14 días, y determinados modificadores de la respuesta biológica; todos los niños con infección por el virus de la inmunodeficiencia humana (VIH), independientemente del porcentaje de linfocitos T CD4+; y todos los pacientes con trasplante de células madre hematopoyéticas, independientemente del estado inmunitario previo al trasplante.
10Si se ha recibido una dosis previa de vacuna frente a la varicela, debe administrarse una segunda dosis a los ≥3 años de edad. Si la exposición se produjo durante un brote, se recomienda una segunda dosis para niños en edad preescolar menores de 3 años para el control del brote si han transcurrido al menos 3 meses después de la primera dosis.
11Si la persona expuesta es un adolescente o un adulto, tiene una enfermedad crónica o existen otras razones de peso para intentar evitar la varicela, algunos expertos recomiendan la terapia preventiva con aciclovir oral a 20mg/Kg/dosis 4 veces al día hasta un máximo de 3200 mg al día, comenzando 7 días después de la exposición y continuando durante 7 días. Para las personas expuestas ≥12 meses de edad, se recomienda la vacunación para la protección contra exposiciones posteriores.
12Si no se dispone de Inmunoglobulina Varicela Zoster e IGIV, algunos expertos recomiendan la terapia preventiva con valaciclovir oral 20 mg/kg por dosis, administrado por vía oral 3 veces al día, con una dosis diaria máxima de 3000 mg, comenzando 7 días después de la exposición y continuando durante 7 días o con aciclovir oral.
13Hay dos productos, uno comercializado con el nombre de VariZIG y otro como Varitect, aunque ninguno de ellos se encuentra actualmente disponible en España. Es posible conseguirlos a través del Servicio de Medicamentos Extranjeros pero, dada la urgencia con la que suele estar indicada, ante su ausencia se recomienda la administración de Ig polivalente en estos casos en nuestro medio
| Notas: la Guía-ABE se actualiza periódicamente. Los autores y editores recomiendan aplicar estas recomendaciones con sentido crítico en función de la experiencia del médico, de los condicionantes de cada paciente y del entorno asistencial concreto; así mismo se aconseja consultar también otras fuentes para minimizar la probabilidad de errores. Texto dirigido exclusivamente a profesionales. | |||
|
[i] Más información en:
http://www.guia-abe.es/
[*] Comentarios y sugerencias en: laguiaabe@gmail.com |
Novedades
- Prevención del paludismo en el niño viajero
- Balanitis
- Vulvovaginitis
- Pediculosis de la cabeza
- Bronquiolitis
 Tema nuevo
Tema nuevo  Tema actualizado
Tema actualizado Lo más leído
- Infecciones de la piel y partes blandas (I): impétigo, celulitis, absceso
- Balanitis
- Gastroenteritis aguda
- Faringitis aguda
- Orquiepididimitis aguda








