
Clostridioides difficile
Fecha de actualización: 28/01/2024
(V.1.0/2024)
- Clostridioides difficile (CD), anteriormente denominado Clostridium difficile, es un bacilo anaerobio grampositivo formador de esporas. Se adquiere por vía fecal-oral. Su presencia no es patológica en todos los pacientes1.
- El mecanismo exacto por el cual CDcausa una infección sintomática aún no está claro por completo, pero sabemos que el microorganismo no es invasivo y la producción de toxinas es la clave de la patogénesis.
- Es la primera causa de diarrea intrahospitalaria asociada al uso de antibióticos y su incidencia está aumentando en la población extrahospitalaria. Existen una serie de factores predisponentes que facilitan la infección.
- Los síntomas varían de leves a graves (desde diarrea hasta colitis pseudomembranosa, megacolon tóxico y perforación colónica).
- El estado de portador asintomático es común en niños, sobre todo menores de 12 meses (50 a 70%) y, por tanto, en estos casos, la detección de CD en las heces formadas simplemente refleja el estado de portador2.
- Teniendo en cuenta la alta prevalencia de portadores asintomáticos en la infancia, no podemos asumir que la detección de la toxina sea el agente causante de la diarrea en los niños, principalmente en los menores de 3 años, de ahí la complejidad de definir la infección, los métodos diagnósticos y los casos que precisan tratamiento en la población pediátrica.
- El GOLD STANDAR para su diagnóstico es el cultivo toxigénico, pero, dado que los resultados pueden demorarse varios días, se recomienda realizar un algoritmo de diagnóstico de detección rápida, que se verá modificado en función de las pruebas disponibles en cada uno de nuestros laboratorios.
|
Clínica/ situaciones compatibles con infección por Clostridioides difficile en población pediátrica |
|
Diarrea, dolor abdominal |
|
Fiebre (≥38,9ºC) |
|
Alteraciones analíticas3: Leucocitosis >15000 células/mm3, hipoalbuminemia (niveles menores de 25 g/L), elevación de valores de lactato, elevación de niveles de creatinina (más del 50% de los niveles basales del paciente) |
|
Sangre oculta en heces positiva |
|
Abdomen agudo, cuadro obstructivo o pseudoobstructivo |
|
Evidencia radiográfica de colitis4 |
|
Colitis pseudomembranosa observada en endoscopia |
|
Factores de riesgo y condiciones predisponentes para la enfermedad en pediatría |
|
Exposición a antibióticos en las últimas 10 semanas |
|
Hospitalización reciente |
|
Exposición a supresores de ácido (inhibidores de la bomba de protones o anti-H2) |
|
Sondas de alimentación gastrointestinal, gastrostomía o yeyunostomía |
|
Enfermedad inflamatoria intestinal |
|
Inmunodeficiencias (malignidad, trasplante de órgano sólido o trasplante hematopoyético) |
|
Enfermedad de Hirschsprung |
|
Fibrosis quística |
|
Trastornos intestinales estructurales o postoperatorios |
|
¿A quién realizar estudio? |
|
|
Edad y situación clínica |
Indicación |
|
No recomendado |
|
Recomendado |
|
Recomendado |
|
Recomendado (recomendación débil, moderada calidad de la evidencia). |
|
Recomendado |
|
No recomendado |
|
Comparativa de métodos diagnósticos de Clostridioides difficile |
||||||
|
Técnica de detección |
Sensibilidad |
Especificidad |
VPP |
VPN |
Rapidez |
Coste |
|
IE- Toxinas A y/o B |
Baja 40-60% |
Alta> 90% |
|
|
Alta |
Bajo |
|
IE- GDH |
Alta |
Baja |
Bajo |
Alto 95-100% |
Alta |
Bajo |
|
I/E- toxinas y GDH |
Baja |
Alta |
|
|
Alta |
Bajo |
|
Ampliación de ácidos nucleicos (NAAT) |
Alta > 90% |
Alta 94-99% |
Medio 80-90% |
Alto 95-99% |
Media |
Alto |
|
Ensayo de citotoxicidad |
Baja 50-70% |
Alta 100% |
|
|
Baja |
Bajo |
|
Cultivo toxigénico (TC) |
Alta |
Alta |
|
|
Baja |
Bajo |
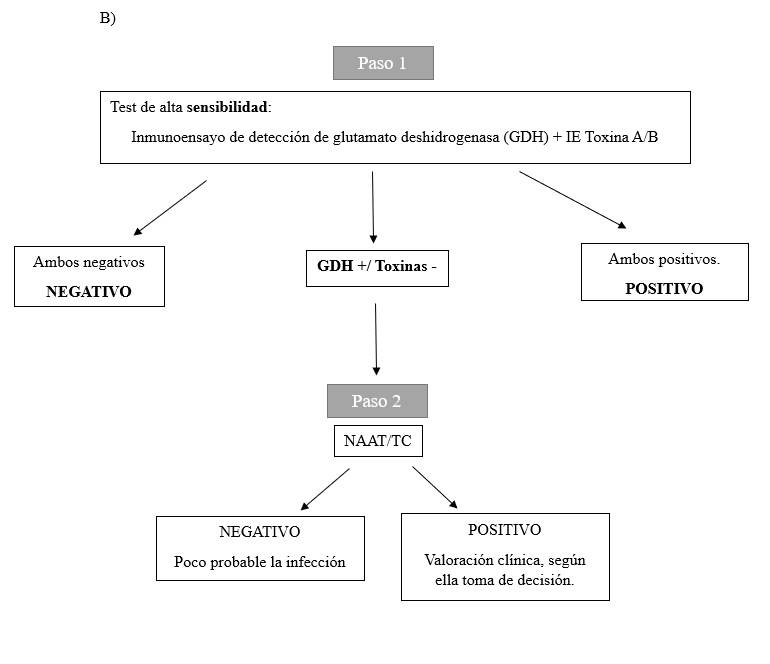
Algoritmo diagnóstico
El procedimiento de referencia para el diagnóstico es el cultivo toxigénico. Aunque es la técnica GOLD STANDAR, los resultados se pueden demorar varios días por lo que no resulta de utilidad en la práctica clínica diaria. Por lo que para garantizar un adecuado y accesible estudio primario se recomienda llevar a cabo un algoritmo de diagnóstico de detección rápida7.
Existen laboratorios en los que se realiza directamente GDH (antígeno glutamato deshidrogenosa) y toxinas por enzimo-inmunoanálisis (EIA) con un kit, de ahí la utilidad del algoritmo B. Es importante destacar que la técnica PCR/NAAT como vemos en la tabla comparativa, es una técnica cara, lo que hace que sea poco usada en la mayoría de los laboratorios.
A continuación, se exponen los dos algoritmos diagnósticos aceptados actualmente:
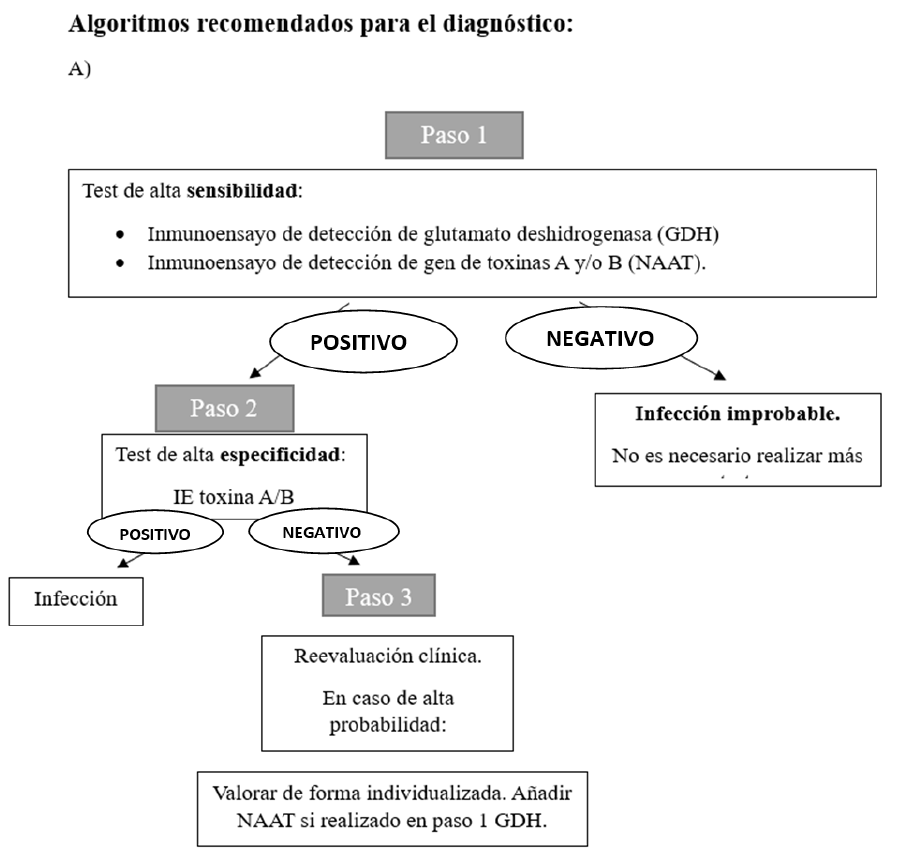
Tomado de: Crobach MJT, Planche T, Eckert C, Barbut F, Terveer EM, Dekkers OM, et al. European Society of Clinical Microbiology and Infectious Diseases: update of the diagnostic guidance document for Clostridium difficile infection. Clin Microbiol Infect. 2016;22 Suppl 4:S63-81
Tratamiento
En función de la gravedad del cuadro:
|
Evaluación de la gravedad |
||
|
Criterios de gravedad en niños |
Puntos |
|
|
Diarrea más de 5 veces al día |
1 |
|
|
Dolor y molestias abdominales |
1 |
|
|
Aumento del recuento de leucocitos |
1 |
|
|
PCR elevada |
1 |
|
|
Fiebre >38º |
1 |
|
|
Evidencia de colitis pseudomembranosa |
2 |
|
|
Necesidad de ingreso en UCI pediátrica |
2 |
|
|
Puntuación |
Gravedad |
|
|
1-2 |
Leve |
|
|
3-4 |
Moderado |
|
|
5> |
Grave |
|
|
Tratamiento |
|
|
Infección leve-moderada |
|
|
Infección grave |
|
|
Infección grave con íleo paralítico |
|
|
Respuesta al tratamiento |
|
|
Evolución favorable |
|
|
Primera recurrencia |
|
|
Posteriores recurrencias |
|
Recurrencias
|
Tratamiento de recurrencias |
|
|
Primera recurrencia/ reinfección8: |
|
|
Recurrencias posteriores8: |
|
|
Estrategias para disminuir recurrencias |
|
|
Medidas adicionales de prevención en el hospital |
|
|
Transmisión |
Feco-oral. Por contacto directo |
|
Aislamiento |
Habitación individual9 Hasta 48 horas tras normalización de deposiciones10 |
| Referencias bibliográficas |
|
Abreviaturas: CD: Clostridioides difficile; EIA: enzimo-inmunoanálisis; GDH: antígeno glutamato deshidrogenosa; IE: inmunoensayo; NAAT: Ampliación de ácidos nucleicos; PCR: Proteína C reactiva; TC: Cultivo toxigénico.
1CD forma parte de la flora intestinal normal de gran parte de la población (3% en personas sanas adultas y del 16 al 35% en pacientes hospitalizados).
2Es posible que esto se deba a la inmadurez de su sistema digestivo, no siendo capaz la toxina de ejercer su potencial toxigénico.
3Indicaciones de analítica en una gastroenteritis: diarrea con signos de deshidratación moderada-grave, signos clínicos de sepsis o afectación del estado general, inmunodeprimidos o patología de base, fiebre sin foco y viajes recientes a países de riesgo.
4Diagnóstico
radiográfico de colitis:
- Radiografía de abdomen con engrosamiento de la pared intestinal,
dilatación, ascitis.
- Ecografía abdominal con engrosamiento de la pared intestinal.
- TC:
engrosamiento de la pared intestinal, dilatación, signo del acordeón, realce mural, ascitis.
5Deben buscarse alternativas diagnósticas, incluso en aquellos con resultado positivo (recomendación fuerte, moderada calidad de la evidencia).
6Un resultado positivo en esta franja de edad indica una posible infección. (recomendación débil, baja calidad de la evidencia).
7En la literatura no se describe ninguno de elección, dependerá del laboratorio de cada centro. Lo importante es que se realice una primera prueba con un alto valor predictivo negativo (VPN) y alta sensibilidad, como son GDH por EIA o PCR/NAAT, y una segunda prueba con un alto valor predictivo positivo (VPP) y alta especificidad, como son las toxinas por EIA.
8No existen estudios que hayan demostrado superioridad de una pauta sobre la otra. A pesar de ello, la mayoría de los expertos tienden a recomendar la pauta número 1 ante la falta de consenso en cuanto a las dosis pediátricas de la rifaximina y la falta de comercialización de solución oral.
9Recomendación fuerte, moderada calidad de la evidencia.
10Recomendación débil, baja calidad de la evidencia.
11Recomendación fuerte, alta calidad de la evidencia.
12Recomendación fuerte, moderada calidad de la evidencia.
| Notas: la Guía-ABE se actualiza periódicamente. Los autores y editores recomiendan aplicar estas recomendaciones con sentido crítico en función de la experiencia del médico, de los condicionantes de cada paciente y del entorno asistencial concreto; así mismo se aconseja consultar también otras fuentes para minimizar la probabilidad de errores. Texto dirigido exclusivamente a profesionales. | |||
|
[i] Más información en:
http://www.guia-abe.es/
[*] Comentarios y sugerencias en: laguiaabe@gmail.com |
Novedades
- Prevención del paludismo en el niño viajero
- Balanitis
- Vulvovaginitis
- Pediculosis de la cabeza
- Bronquiolitis
 Tema nuevo
Tema nuevo  Tema actualizado
Tema actualizado Lo más leído
- Infecciones de la piel y partes blandas (I): impétigo, celulitis, absceso
- Balanitis
- Gastroenteritis aguda
- Faringitis aguda
- Orquiepididimitis aguda








